Diabetes_yläkuva_ammattilainen
Diabeteksen hoitoketju ammattilaisille Pohjois-Savon hyvinvointialueella

Tähän hoitoketjukuvaukseen on koottu diabeteksen ennaltaehkäisyyn, diagnostiikkaan sekä hoitoon ja seurantaan liittyvät keskeiset käytännöt sekä tiedot alueellisista toimijoista ja hoidonporrastuksen työnjaosta Pohjois-Savon hyvinvointialueella. Hoitoketjukuvauksen sisältö koskee 16-vuotiaita ja sitä vanhempia; soveltuvin osin materiaaleja (tietopaketit ja itsehoidon materiaalit) voidaan hyödyntää myös nuorempien diabetesta sairastavien kohdalla.
Voit antaa palautetta hoitoketjusta palautelomakkeella.
Hoitopolun työryhmätiedot (pdf). Viimeisin päivitys 20.3.2026.
Ennaltaehkäisy
1. Ennaltaehkäisy
1. Ennaltaehkäisy
Tyypin 2 diabeteksen puhkeaminen voidaan joko kokonaan estää tai sen puhkeamista voidaan ainakin viivästää henkilöillä, joilla sairastumisriski on suuri. Kliinisissä tutkimuksissa sairastumisriskiä on voitu vähentää jopa 58 %, kun maltillisilla muutoksilla on parannettu ruokavalion laatua, lisätty liikuntaa ja onnistuttu painonhallinnassa. Ylipaino on tyypin 2 diabeteksen tärkein riskitekijä.
Ennaltaehkäisyssä keskeiset huomioitavat asiat:
- Ruokavalion laatu: yleisten ravitsemussuositusten mukaisesti koottu ruokavalio, jossa on niukasti kovaa rasvaa, kohtuullisesti pehmeää rasvaa ja runsaasti kuituja
- Säännöllinen fyysinen aktiivisuus ja liikunta: vähintään 30 minuuttia kohtuullisen rasittavaa liikuntaa päivittäin
- Painonhallinta: jo 5-10 % painonlasku on tehokasta, mikäli on liikapainoa
Ennaltaehkäisyssä korostuvat potilaan omat arjen valinnat. Tietoa ja tukea on runsaasti tarjolla järjestöjen, kuntien sekä muiden terveydenhuollon ulkopuolisten toimijoiden kautta. Pohjois-Savon hyvinvointialueella ennaltaehkäisyn ohjantaa antavat ensisijaisesti sotekeskusten, neuvolapalvelujen, koulu- ja opiskelijaterveydenhuollon hoitajat, fysioterapeutit ja lääkärit.
Diabetes on merkittävä valtimotaudin riskitekijä. Ennaltaehkäisyssä on aiheellista huomioida myös muut valtimotaudin riskiä lisäävät tekijät, ja pyrkiä puuttumaan niihin kokonaisvaltaisesti
Hyödynnä diabetesriskin arvionnissa riskitestiä:
- Sähköinen kansansairauksien riskitesti: Tee riskitesti! - Diabetesliitto
Diabeteksen esiasteet (esidiabetes):
- Suurentunut paastoarvo: plasman glukoosipitoisuuden paastoarvo 6,1-6,9 mmol/l
- Heikentynyt glukoosin sieto: plasman glukoosipitoisuuden 2 tunnin arvo 7,8-11,0 mmol/l
Tyypin 2 diabeteksen ehkäisyssä suositellaan ensisijaisesti elintapahoitoa. On tärkeää aloittaa systemaattinen elintapojen tarkastelu ja hoitotoimet, mikäli todetaan kohonnut diabetesriski tai esidiabeettiset sokeriarvot. Myös riski valtimotaudille tulee kartoittaa; tarvittaessa suunnitellaan ja aloitetaan riskitekijöiden kokonaisvaltainen hoito (tupakoinnista luopuminen, verenpaineen ja kolesterolin hoito). FINRISKI-laskuri - Terveyskirjasto
Hoitotavoitteet: ks. valtimotaudin ehkäisy: pshva valtimotauti (terveysportti.fi)
Hoitokeinot: kuten Terveyttä edistävät elintavat -osiossa yllä. Potilaan tilanteen ja tarpeen mukaisesti tarvittaessa ohjaus esim. ravitsemusterapeutille (lihavuuden hoito) tai fysioterapeutille (fyysisen aktiivisuuden tuki, etenkin mikäli tuki- ja liikuntaelimistön haasteita).
Hoidonseuranta: elintapaohjauksen vaikutusta sekä valtimotaudin riskitekijöitä seurataan säännöllisesti.
- Diabeteksen esiaste vuosittain fP-gluk, HbA1c (herkästi sokerirasituskoe).
Diabeteksen ennaltaehkäisy raskausdiabeteksen jälkeen
Aiemman raskausdiabeteksen jälkeen on tärkeää huolehtia terveyttä edistävistä elintavoista ja painonhallinnasta myös synnytyksen jälkeen. Seurantarutiinit raskausdiabeteksen jälkeen:
- Sokerirasituskoe 6-12 kk kuluttua sairastetun raskausdiabeteksen jälkeen.
- Kaikilta raskausdiabeteksen sairastaneilta tulee seurata myös jatkossa paastoverensokeriarvoja, painoa, vyötärön ympärysmittaa, verenpainetta ja rasva-arvoja 1-3 vuoden välein.
Diabetes_otsikko_2
2. Diagnostiikka
Diabetes_haitari_diagnostiikka
Diabeteksen diagnostiset arvot:
- suurentunut paastosokeri: vähintään 7 mmol/l TAI
- suurentunut 2 h arvo glukoosirasituskokeessa: yli 11 mmol/l TAI
- HbA1c ≥ 48 mmol/mol (≥ 6,5 %)
Mikäli selkeät diabeteksen oireet (eli jano, suuret virtsamäärät, selittämätön laihtuminen) puuttuvat, mittaustulos on tarkistettava vähintään yhdestä eri päivänä otetusta näytteestä. Jos todetaan merkittävä tai oireinen hyperglykemia, mitataan myös ketoaineet ja niiden ollessa koholla potilas ohjataan päivystysarvioon.
Diabeteksen toteaminen:
- Tyypin 2 diabetes (kaypahoito.fi)
- Raskausdiabetes (kaypahoito.fi),
- Insuliininpuutosdiabetes (kaypahoito.fi)
Diabeteksen määritelmä, erotusdiagnoosi ja luokitus (Lääkärin käsikirja): Lääkärin tietokannat - Duodecim (terveysportti.fi)
Diabeteksen hoidon aloitusvaiheessa:
- VARATAAN AIKA LÄÄKÄRILLE hoidon aloitusta varten, mikäli potilaalla todetaan diabeettiset arvot eli joku näistä:
- HbA1c vähintään ≥ 48 mmol/mol (≥ 6,5 %)
- satunnainen P-gluk vähintään 11.1
- oireettomalla toistetusti (x2) fP-gluk vähintään 7.0 tai 2 t sokeriarvo vähintään 11.1
- Huom! KETOAINEET TULEE MITATA pikamittarilla, jos verensokeri on enemmän koholla (fP-glukoosi ≥ 10-15) ja aina, jos potilas on oireinen. Ketoaineiden tulkinta:
- <0.6 = normaali
- 0.6-1.5 = ketoaineet hieman koholla, arvojen kehitystä seurattava
- 1.5–3 = ketoasidoosiriski suurentunut --> PÄIVYSTYKSELLINEN LÄÄKÄRIN ARVIO
- >3 = ketoasidoosin riski merkittävästi suurentunut --> PÄIVYSTYKSELLINEN LÄÄKÄRIN ARVIO
- VARATAAN KIIREELLINEN VASTAANOTTOAIKA LÄÄKÄRILLE viimeistään 1-2 päivän aikana, jos verensokeri >15, mutta ei ketoaineita.
Diabetesdiagnoosin tekemisen yhteydessä huomioitavat asiat:
- Diabetesta sairastavan alkukartoitus (Käypä hoito)
- Kartoitetaan mahdolliset jo olemassa olevat komplikaatiot: krooninen munuaistauti, silmänpohjamuutokset, diabeettinen neuropatia.
- Arvioidaan aina valtimotaudin kokonaisriski ja asetetaan yksilölliset hoitotavoitteet: glukoositaso, lipidit (LDL), verenpaine, tupakoimattomuus, painonhallinta. Aloitetaan tarvittaessa myös valtimotaudin riskitekijöitä pienentävät hoidot. (ks. tarkemmin: Valtimotaudin ehkäisy)
- Hoitava lääkäri huolehtii lääkekorvattavuuksiin tarvittavat B-lausunnot
- Kela: 215 Diabetes, muu kuin insuliinihoito
- Kela: 103 Diabetes, insuliinihoito
- Hoidon tehostamisvaiheessa; Kela: 285 Dulaglutidi, eksenatidi, liraglutidi ja semaglutidi (tyypin 2 diabetes, aikuiset)
Hoidon ja omahoidon ohjauksen tavoitteina ovat mahdollisimman hyvä ja normaalin pituinen elämä, komplikaatioiden välttäminen sekä sujuva arki ilman kohtuuttomia rajoituksia. Hoitotavoitteet asetetaan yksilöllisesti huomioiden potilaan terveydentila kokonaisuutena, elämäntilanne ja omahoidon voimavarat. Hoitava lääkäri kirjaa tavoitteet hoitosuunnitelmaan (potilastietojärjestelmässä Suunnitelma-otsikon alle).
- Hyödynnä Yleiset diabeteksen hoidon tavoitteet: glukoosi, lipidit, verenpaine (Käypä hoito) ja/tai Valtimotaudin ehkäisyn tavoitteet (PSHVA Valtimotaudin hoito)
- Uudet tyypin 2 diabetesta sairastavat: tavoitellaan aktiivisesti remissiota painonpudotuksen avulla (tavoitteellinen painonlasku remissiota ajatellen -15 %). Keinoina:
- konservatiiviset painonpudotuskeinot: elintavat (ohjaa omahoito-ohjelmien käyttöön); ENE-dieetti ravitsemusterapeutin ohjaamana
- lääkehoidot
- tarvittaessa lihavuuskirurgian keinot
- Diabetesta sairastavan ravitsemushoidon tavoitteet sovitaan yksilöllisesti huomioiden potilaan ruokatottumukset, ikä, mahdolliset muut sairaudet ja psykososiaalinen tilanne.
Diabeteksen hoidon alkuvaiheessa:
Pitkäaikaishoito ja seuranta
3. Hoito ja seuranta
pitkäaikaishoito
Diabetes on pitkäaikaissairaus, joka on arjessa päivittäin läsnä ja vaatii paljon huomiota. Hyvä hoitotasapaino edellyttää säännöllistä omaseurantaa.
Verensokeriseurannan ja säännöllisen lääkehoidon lisäksi on tärkeää kiinnittää huomiota muun muassa seuraaviin:
- Diabetes ja painonhallinta - Terveyskylä
- Jalkaterveyden ylläpito - Terveyskylä
- PSHVA:n potilasohje: Jalkojen omahoito
- Lääkärin muistettava määrätä perusrasva reseptille tarpeen mukaisesti jalkojen omahoidon toteuttamista varten.
- Suunterveys - Terveyskylä
- Verenpaineen mittaaminen ja seuranta diabeteksessa - Terveyskylä
Hoitotarvikkeet
Hoitotarvikkeita saavat maksutta pitkäaikaissairaat, joilla on vähintään kolmen kuukauden kestävä hoitotarvikkeiden tarve. Yleensä diabetesta sairastavilla tämä kriteeri täyttyy. Omamittausten tarve vaihtelee muun muassa hoitomuodon, glukoositasapainon, hypoglykemiaherkkyyden, päivärytmin ja potilaan oman valmiuden mukaan.
Asiakkaalle maksuttomien hoitotarvikkeiden jakelukriteerit PSHVA:lla
PSHVA:n IMS ohjeet diabeteksen hoitotarvikkeisiin liittyen:
- Hoitotarvikkeiden määrä diabeteksen hoitopäätöksillä
- Hoitotarvikejakelupäätöksen kirjaaminen
Potilastietojärjestelmän lisäksi hoitotarvikepäätös kirjataan Effectoriin. Jokaisessa toimipisteessä on siis oltava henkilö, kenellä on Effectorissa ko. oikeudet. Päätöksen laadinnasta on opasvideo: koulutus, hoitotarvikejakelu Effectorissa
Lisätietoa hoitotarvikejakelusta:
- Hoitotarvikejakelu - Pohjois-Savo
- Hyödynnä potilasohjauksessa: tilaa hoitotarvikkeet sähköisesti
Lisätietoja
FreeStyle Libre – järjestelmän käyttöönoton kriteerit hoitotarvikejakeluun:
1. Kaikki insuliininpuutosdiabetesta sairastavat potilaat
2. Monipistoshoidossa olevat tyypin 2 diabetesta sairastavat potilaat
3. Sellaisissa ammateissa toimivat, joissa hypoglykemia muodostaa erityisen riskin ja joilla on insuliinihoito (esimerkiksi ammattiautoilijat, poliisit, palomiehet)
4. Insuliinihoito ja raskauden suunnittelu tai raskaus, mikä edellyttää tiheää verensokerin omaseurantaa (synnytyksen jälkeen siirrytään tavanomaiseen sormenpäämittaukseen, ellei Libren käytön jatkumiseen ole muuta perustetta)
5. Erityisen harkinnan mukaan muissa tilanteissa (esim. ammatti, jossa sormenpäämittaukset hyvin vaikeaa/mahdotonta, lihavuusleikkauksen jälkeinen vaikea hypoglykemia)
Potilaan hoitava yksikkö arvioi sensoroinnin kriteerit ja aloittavat Libre-sensoroinnin. Seurannassa huolehditaan, että Libre-sensorointi tietoja hyödynnetään aktiivisesti hoidossa. Sensorointi tulee lopettaa, jos kriteerit eivät enää täyty tai tietoja ei hyödynnetä hoidossa.
Jatkuvan glukoosiseurannan tilapäiskäyttö:
- Sensorointia voidaan käyttää hoidon arvioinnin välineenä lyhyinä jaksoina (esim. 2–4 viikon ajan) säännöllisesti 1–2 kertaa vuodessa tai ennen vastaanottokäyntiä. kts. tarkemmat tiedot: Jatkuvan glukoosiseurannan tilapäiskäyttö (käypähoito)
- Näissä tilanteissa sensori annetaan potilaalle hoitavasta yksiköstä
Ravitsemus ja ruokavalio: Diabetesta sairastaville suositellaan samanlaista ruokavaliota kuin muullekin väestölle sisältäen runsaasti kasviksia ja täysjyväviljaa, niukasti ruokia ja juomia, joiden ravintoarvo on heikko (esim. paljon sokeria, vähän kuituja), niukasti kovaa rasvaa ja kohtuullisesti pehmeää rasvaa, vähän suolaa, enintään kohtuullisesti alkoholia. Tasainen ateriarytmi helpottaa sekä hoidon toteutusta että painonhallintaa.
Tyypin 1 diabeesta sairastavilla tärkeää on ruoan, liikunnan ja insuliinin yhteensovittaminen, mikä edellyttää taitoa arvioida ruoan hiilihydraattien määrää.
- Suosituksia sydänterveyttä edistävään ravitsemukseen -diat (sydän.fi)
- Diabetes ja syöminen (Terveyskylä)
- Voiko sokeria käyttää? - ks. Tyypin 2 diabetes - makeuttaminen, Tyypin 1 diabetes - makeuttaminen (Diabetesliitto)
- Raskausajan diabetes ja ruokavalio (Terveyskylä)
Liikunta: Fyysinen aktiivisuus ja säännöllinen liikunta ovat tärkeä osa jokaisen diabetesta sairastavan omahoitoa ja edistävät terveyttä kuten muillakin. Säännöllinen fyysinen aktiivisuus myös parantaa diabeteksen hoitotasapainoa.
Tupakoimattomuus: Diabetes itsessään on merkittävä valtimotaudin riskitekijä. Näin ollen diabeteksen hoidossa tulee huomioida ja hoitaa myös muut valtimotaudin riskitekijät, joista yksi merkittävimmistä on tupakointi. Apua tupakoinnista luopumiseen:
- Tupakoimattomuus (Siunsoten sepelvaltimotaudin hoitoketju)
- Tupakoinnin lopettamisen valmennusohjelma (Omaolo)
- Tupakoinnin lopettaminen hyvän hoidon tukena (Terveyskylä)
- Lääkkeet (tupakoinnin lopettaminen) (Lääkärin käsikirja)
Verensokeria voidaan alentaa useilla erilaisilla diabeteslääkkeillä. Lääkitys suunnitellaan yksilöllisen tarpeen mukaisesti, diabetestyyppi huomioiden.
Tyypin 1 diabeteksessa insuliini on tarpeen alusta lähtien ja lääkehoidon tarve on elinikäinen. Tyypin 2 diabeteksessa, jos se todetaan varhaisvaiheessaan, voidaan pärjätä ilman lääkehoitoa, etenkin jos laihduttaminen, ruokavaliohoito ja liikunnan lisääminen palauttavat verensokerin normaaliksi. Verensokerin lääkehoidon lisäksi myös valtimotautiriskiä lisäävät muut tekijät (verenpaine, kolesteroli, metaboliset tekijät) tulee huomioida ja hoitaa tarvittaessa lääkehoidoin.
Verensokerin alentamisen lääkkeistä:
- Diabeteslääkkeet ja insuliinikorvaushoito (Käypä hoito Insuliininpuutosdiabetes)
- Diabeteslääkkeet (muut kuin insuliinit) -taulukko (Käypä hoito Tyypin 2 diabetes)
- Tyypin 1 diabeteksen insuliinihoito (Terveyskylä - Tyypin 1 diabeteksen insuliinihoito)
- Tyypin 2 diabeteksen insuliinihoito (Terveyskylä - Tyypin 2 diabeteksen insuliinihoito)
- Insuliiniannosten suunnittelu monipistoshoidossa (Terveyskylä PRO)
Verenpainelääkkeistä:
- Kohonnut verenpaine (Käypähoito)
- Diabetes ja verenpaine (Terveyskylä)
Lipidilääkkeistä:
- Dyslipidemiat (Käypähoito)
- Diabetes ja rasva-aineenvaihdunnan häiriöt (Terveyskylä)
Lihavuuden hoidon lääkkeistä:
- Lihavuuden lääkehoito (Käypähoito)
Diabetes voi johtaa moniin lisäsairauksiin, jotka voivat lyhentää elinikää, vähentää terveitä elinvuosia, heikentää toimintakykyä ja aiheuttaa huomattavaa inhimillistä kärsimystä. Kokonaisvaltainen hoito, joka keskittyy verensokerin hallinnan lisäksi myös muihin riskitekijöihin, voi merkittävästi vähentää näiden lisäsairauksien riskiä.
On tärkeää ohjata potilasta omahoidossaan ja seurannassaan huomioimaan tyypillisimmät riskipaikat ja huolehtimaan akuuttienkin ongelmien huolellinen hoito (mm. jalat, suu, haavat).
Diabeettinen neuropatia:
- Diabetes ja hermosto (Terveyskylä)
Diabetes ja jalat:
- Jalkojen itsehoito diabeteksessa (Terveyskylä)
- T2 diabetes ja jalkojen hoito (Diabetes.fi)
- Lisätietoa ammattilaisille, TerveyskyläPRO:n Virtuaalikeskus / Haavat: Oppaat ja tietosisällöt (terveyskyla.fi)
- Kts. jalkaterapeutin lähetekriteerit täältä
Diabetes ja silmät:
- Diabeettinen retinopatia (Käypähoito)
- Diabetes ja silmät (Terveyskylä)
Munuaistaudin eli nefropatian ehkäisy:
- Diabeteksen munuaistauti (Käypähoito)
- Diabeteksen munuaistauti (Terveyskylä)
Rasvamaksa:
- Ei-alkoholiperäinen rasvamaksatauti (NAFLD) (Käypähoito)
- Diabetes ja rasvamaksa (Terveyskylä)
Diabetes ja mieli:
Joskus hoitoväsymys voi johtaa mielialan laskuun ja masennukseen. Itsesyytökset ja diabetekseen liittyvät pelot sekä jatkuva oman itsensä tarkkailu voivat suurentaa myös riskiä sairastua syömishäiriöön. Ammattilaisen tulee aktiivisesti seuloa ja hoitaa hoitoväsymykseen viitatessa myös mielialan laskuun ja/tai syömishäiriöihin liittyviä piirteitä. Lisätietoja ja ohjeita työn tueksi:
- Hoitoväsymys diabeteksessa (Terveyskylä)
- Masennus diabeteksessa (Terveyskylä)
- Tyypin 1 diabeteksen hoitoväsymys (Diabetesliitto, Tyypin 1 diabetespolku)
- Tyypin 2 diabeteksen hoitoväsymys (Diabetesliitto, Tyypin 2 diabetespolku)
- Diabetes ja mieli (minavoin.fi)
- Kokemustarinoita diabeteksesta (Terveyskylä)
- Diabetes ja syömishäiriö (syomishairioliitto.fi)
- Diabulimia (diabetes.fi)
Diabetes on sairaus, joka vaatii säännöllistä, useimmiten elinikäistä hoidon seurantaa. Hyvässä hoitotasapainossa olevan potilaan seurantaväliä voidaan harventaa ja haastavammissa tilanteissa ja hoidon tehostamisvaiheissa tiivistää, eli hoidon jatkuvuus ja seurantarutiinit suunnitellaan aina yksilöllisen tarpeen mukaan. Myös seurannan toteuttamisen tavat valitaan yksilöllisesti tilanteen ja tarpeen mukaan (hoitajavastaanotto, lääkärivastaanotto, puhelinasiointi, asiointi digipolulla).
Seurantakontaktit tukevat potilaan sitoutumista sairautensa päivittäiseen hoitoon, ammattilaisen tuki potilaan sitouttamisessa hoitoonsa on olennaisen tärkeää. Säännöllisen seurannan turvin pyritään oireisten jaksojen ehkäisyyn, hyvän työ- ja toimintakyvyn turvaamiseen, hoidon optimointiin ja hoitotavoitteiden saavuttamiseen sekä ehkäisemään pitkäaikaishaittoja ja komplikaatioita.
- Seurantakäynnin sisältö (käypähoito)
PSHVA:lla IMS-järjestelmässä "Pitkäaikaissairauksien laboratoriotutkimusten seurantamalli", johon on linjattu vähimmäisseurantarutiinit. Diabetesta sairastavien osalta on määritelty seuraavat seurantakäytännöt, tarvittaessa yksilölliset muut tarvittavat tutkimukset määritellään hoitosuunnitelmaan.
VUOSITTAIN SEURATTAVAT
- HbA1c, Krea (eGFR), P-Kol-LDL (paastoton!), U-AlbKre
Tarvittaessa lisäksi
- PVK, ALAT
- Na, K (jos verenpainelääkitys)
- P-Trigly (jos todettu hypertriglyseridemia)
- B12-vitamiini (jos metformiini käytössä; esim. 3 v. välein)
3 VUODEN VÄLEIN lisäksi
- EKG
5 VUODEN VÄLEIN tyypin 1 diabetesta sairastavilta lisäksi
- TSH (jo aiemmin, jos hypoglykemiataipumusta)
- Keliakiavasta-aineet tTGAbA (20 ikävuoteen asti säännöllisesti, sen jälkeen tarvittaessa, jos keliakiaan sopivia oireita tai anemiaa)
HUOMIOITAVA KONTROLLEISSA:
- Sokeriseurannan omamittaukset (Huom! fP-gluk ei rutiinisti tarvita diagnoosin jälkeen)
- Pistopaikat (jos pistettävä lääkitys)
- Paino ja pituus (kirjaa hoitotaulukkoon!), liikunta, ruokailutottumukset, elintavat
- Mahdolliset oireet (diabetesoireet kuten hypoglykemiat ja hyperglykemiat, fyysinen suorituskyky, rasituksensieto)
- Omahoidoin toteutuminen ja haasteet
- Verenpainetaso kotimittauksissa
- Suun ja hampaiston terveys
- Jalkojen kunto vuosittain (kts. Diabetespotilaan jalkojen tutkiminen)
- Silmänpohjakuvausten toteutuminen 1-3 vuoden välein (tarvittaessa kuvausjonoon)
- Lääkekorvattavuuksien voimassaolo
- Käynnit yksilöllisen hoitosuunnitelman mukaisesti SH vastaanotoilla 3 - 6 - 12 - 24 kk välein. Lääkärin konsultaatiot ja käynnit suunnitelman tai hoitajan arvion mukaisesti.
-
Lääkärin kontrolleissa huomioidaan erityisesti myös: ajoterveys, status
-
Seurantalomakkeet:
Lääkäri päättää tarpeelliset lisätutkimukset. Huomioithan myös, että mikäli potilaalle on myönnetty erikoisjalkine tai muu jalkoihin liittyvä apuväline, tulee sen osalta tarkastukset (jalkaterapeutilla) tehdä vuosittain.
Diabeteksen ennaltaehkäisy ja seuranta raskausdiabeteksen jälkeen
Raskausdiabeteksen jälkeen on tärkeää huolehtia terveyttä edistävistä elintavoista ja painonhallinnasta. Seurantarutiinit sairastetun raskausdiabeteksen jälkeen:
- Sokerirasituskoe tehdään 6-12 kk kuluttua
- Jatkossa tulee seurata paastoverensokeriarvoja, painoa, vyötärön ympärysmittaa, verenpainetta ja rasva-arvoja 1-3 vuoden välein.
LISÄTIETOJA
Diabetes_ammattilainen_otsikko5
4. Diabetesta sairastavan erityistilanteet
5. Diabeteksen hoito erityistilanteissa: akuutti sairastuminen, sairaalahoito
Akuutti sairastaminen tulee huomioida diabeteksen päivittäishoidossa. Tilat, jotka lisäävät stressihormonien eritystä, kuten tulehdussairaudet tai leikkaukset, voivat lisätä insuliinin tarvetta. Sairastaessa on tärkeää seurata verensokeritasoa tehostetusti ja tarvittaessa myös tehostaa hoitoa (insuliinihoitoisilla diabetespotilailla insuliiniannoksen lisäys, myös tablettihoitoisille aloitetaan tarvittaessa insuliinihoito määräaikaisesti). Myös toipumisvaiheessa tiivis seuranta on tarpeellista; huolehditaan lääkeannoskevennykset tai lisälääkitysten poispurku.
Diabetesta sairastavan potilaan ollessa sairaalahoidossa muiden syiden vuoksi (esim. leikkaushoito) tulee myös hyvä diabeteksen hoito huolehtia - hoitamaton hyperglykemia huonontaa kudosten toipumista, lisää tulehdusriskiä ja voi yksistään pitkittää sairaalahoidon tarvetta.
Erityinen tehostetun hoidon ja seurannan tarve on myös kortisonihoidon yhteydessä, jolloin diabetesta sairastavalla diabeteslääkehoidon tarve yleensä lisääntyy tai tarvitaan insuliinihoitoa.
HUOMIOI ERITYISESTI:
- Tablettilääkityksistä tauotetaan metformiini ja SGLT2-estäjät vaikeamman kuumetaudin, ripuli- ja oksennustaudin tai yleiskuntoa heikentävän sairauden aikana. (asidoosiriski!)
- Insuliinia käyttävillä tulehdustautien aikana insuliinintarve voi jopa kaksinkertaistua. Myös nautittu ruokamäärä, mahdollinen pahoinvointi ja oksentelu vaikuttavat sokeritasapainoon, joten tiivis seuranta on tarpeen ja tarvittaessa ateriainsuliinien vähentäminenkin. Perusinsuliini pitää aina pistää, vaikka syömisen määrä vähenisi.
- Lyhyehkökin kortisonihoito nostaa herkästi verensokeria (etenkin kortisonipistoksissa ja -tablettihoidoissa). Yksilöllisen tarpeen mukaisesti insuliiniannosta lisätään tai insuliinihoito aloitetaan kortisonihoitojakson ajaksi.
- PSHVA:n IMS-ohje: Kortisonihoidon aiheuttaman korkean verensokerin hoito sekoiteinsuliinilla
- Kortisonitabletit insuliinihoitoisessa diabeteksessa (terveyskyla.fi)
- Kortisonitabletit ruokavalio- tai tablettihoitoisessa diabeteksessa (terveyskyla.fi)
LISÄTIETOA:
Diabeteksen hoidossa täytyy ottaa ikääntymiseen liittyvät tekijät huomioon. Kalenteri-ikä yksistään ei ratkaise hoitolinjauksia vaan hoidon suunnittelussa tulee ottaa huomioon potilaan kokonaistilanne ja toimintakyky. Ikääntymiseen liittyvistä muutoksista etenkin munuiaisten vajaatoiminta, kehon koostumuksen muutokset sekä fyysisen aktiviisuuden muutokset tulee huomioida diabeteksen hoidossa. Hoitotavoitteissa tähdätään erityisesti hyvään elämänlaatuun ja toimintakyvyn ylläpitämiseen; hoitotavoitteet ovat kuitenkin aina yksilölliset ja yhdessä potilaan kanssa mietityt.
- Lisätietoja: Iäkkään henkilön tyypin 2 diabeteksen kokonaisvaltainen hoito (Duodecim)
Diabetes ei ole este matkustamiselle ja monille matkustaminen työssä tai vapaa-ajalla onkin tärkeä osa elämää. Joissakin tilanteissa matkustaminen voi häiritä tavanomaisia päivärutiineja, kuten ruokailuaikoja ja nukkumista. Hoidon suunnitelmiin kannattaa panostaa hyvissä ajoin ennen matkalle lähtöä.
- Lisätietoa: Matkustaminen ja diabetes
- Englanninkielinen todistus diabeteksesta (mm. hoitotarvikkeiden lentokoneeseen viemistä tai eri maiden viranomaisia varten), täytetään potilaan omassa hoitoyksikössä: Medical-Certificate-1.pdf (Diabetesliitto)
4. Toimijat ja työnjako
5. Toimijat ja työnjako
4. Toimijat ja työnjako
Alueen toimijoiden työnjako pääpiirteissään - Otsikkoa klikkaamalla aukeavat tarkemmat kuvaukset:
Diabetes_ammattilaiset_otsikko6
6. Ohjeet tiedonkulkuun
Diabetes_ammattilainen_haitari6
Lääkäreiden ja hoitajien konsultaatiot:
Tällä hetkellä diabetespotilaiden konsultaatioista ei ole olemassa erillistä ohjeistusta PSHVA:n alueella. Hoitaja konsultoi tarvittaessa oman toimipisteensä lääkäriä, kun taas perustasolla työskentelevä lääkäri konsultoi tarvittaessa erityisosaajia (perus- tai erityispalveluissa työskentelevä diabetekseen erikoistunut lääkäri).
Konsultaatiokäytäntöjä pyritään päivittämään, kun digipalveluiden myötä mahdollistuvien uusien konsultaatiokäytäntöjen käyttöönotto etenee.
Muut konsultaatiot:
Ravitsemusterapeutin konsultaatio-ohjeet löytyvät kohdasta "Alueen toimijat ja työnjako", Diabetesta sairastavan ravitsemus ja jalkahoitajan/terapeutin lähetekriteerit kohdasta Diabetesta sairastavan jalkaongelmat.
Lähete erityispalveluihin
Potilaan hoidon ohjautuminen PSHVA:lla on kuvattu alla olevassa kaaviossa. Lisätietoja voit katsoa myös "Alueen toimijat ja työnjako"-otsikon alta löytyvistä toimijakohtaisista vastuunjaon kuvauksista.
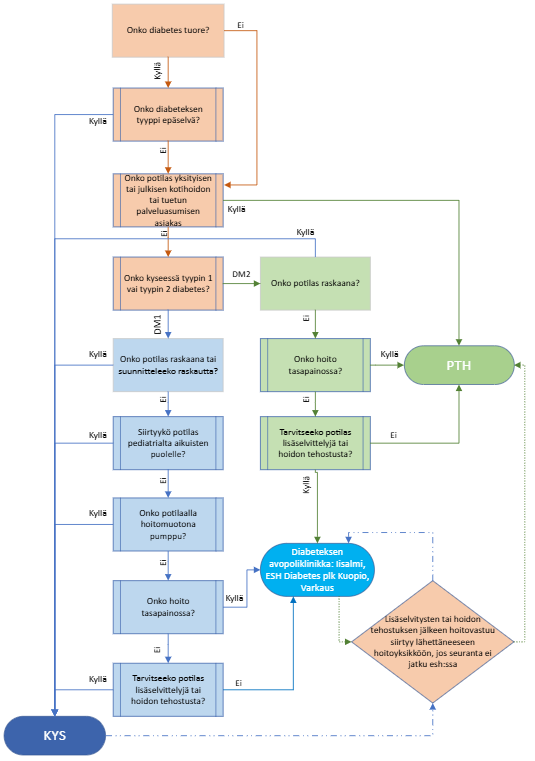
Epiriikriisi
Epikriisiin kuvattavat tiedot
- Esitiedot: diabetestyyppi, sairastumisvuosi, liitännäissairaudet ja komplikaatiot. Tupakka-anamneesi. Muut sairaudet. Sukutiedot, jos tarpeen. Verensokeriseurannan tapa (sormenpää / sensori). Ajokorttiluokka (jos tiedossa).
- lääkitys: Nykylääkitys ml. insuliiniannos. Kokeillut lääkkeet, jotka eivät soveltuneet (etenkin DM2-potilailla, SGLT2).
- Viimeisimmät seurantatiedot:
- silmänpohjatutkimus (milloin, löydökset, seuraava ajankohta)
- paino ja BMI
- verenpainetaso kotimittauksissa
- jalkojen riskiluokitus
- lab: HbA1c, Kol, LDL, U-AlbKre
- Hoitosuunnitelma:
- Hoidon tavoitteet: verensokeritaso, verenpaine, kolesteroli, paino (normaali paino / liikapainoisilla 5-10 % painonpudotus)
- Seuraavan kontrollin ajankohdasta suositus
Hoitovastuun siirtyessä
- ESH --> PTH: Huolehditaan epikriisin toimitus jatkohoitotaholle ja potilaalle (jakelut) sekä ohjeistetaan potilas olemaan yhteydessä omalle terveysasemalle kontrolliajankohdan sopimiseksi.
- TTH --> PTH: Ohjeistetaan potilas olemaan yhteydessä omalle terveysasemalle kontrolliajankohdan sopimiseksi. Tärkeää huolehtia hoitosuhteen päättyessä em. asiat asianmukaisesti kirjatuksi sairauskertomukseen (ja näkyvyys Kantaan).
LÄÄKÄRIN tulee kirjata potilasasiakirjoihin diagnoosi(t) ICD-diagnoosiluokituksen mukaisesti
- Esidiabeteksessa käytetään:
- R73 Hyperglykemia
- R73.0 Poikkeava glukoosirasituskoe
- R73.9 Määrittämätön hyperglykemia
- O24.4 Raskausdiabetes
- Diabeteksessa käytetään
- E10-luokan mukaisesti tyypin 1 diabeteksessa
- E11-luokan mukaisesti tyypin 2 diabeteksessa
- E12-luokan mukaisesti aliravitsemukseen liittyvässä diabetessa
- E13-luokan mukaisesti muussa diabeteksessa
- E14-luokan mukaisesti määrittämättömässä diabeteksessa
HOITAJA kirjaa ICPC-2 käyntisyyllä
- tyypin 1 diabetes: T89
- tyypin 2 diabetes: T90
- raskausdiabetes: W85
ELINTAPAOHJAUKSEN TOTEUTUMINEN kirjataan toimenpide- tai lisätoimenpidekoodina käyttäen jotakin seuraavista (keskustelun painopisteen mukaisesti):
- OAB36 Liikuntaan liittyvä neuvonta ja ohjaus
- OAB77 Keskustelu liikuntatottumuksista ja ohjaus liikuntapalveluihin (esim. silloin, kun asiakas ohjataan kunnan liikuntaneuvontapalveluun)
- OAB72 Painonhallinta- ja laihdutusohjaus
- OAB75 Terveyden ylläpitoon liittyvä ravitsemusohjaus
- OAB76 Yleinen ravitsemus- ja elintarvikeneuvonta
Diabeteksen hoidon parantaminen ja vertaiskehittäminen
- Diabeteksen hoidon tuloksia seurataan säännöllisesti sekä Kansallisten laaturekisterien että omatuotantoisen seurantadatan avulla.
- Diabetesrekisteri (thl.fi)
- Sydänrekisteri (thl.fi)
- PSHVA:n oman diabeteksen hoidon laaturaportin sotekeskuksittain löytyy Pulssista -->Pikalinkit tietojärjestelmiin --> HVA-raporointi -->LAATU -->Tyypin 2 diabetes raportointi PSHVA
THL järjestää diabetesrekisterin vertaiskehittämispäivät kaksi kertaa vuodessa. Vertaiskehittämispäivässä esitellään THL:n diabetesrekisterin tulokset, pohditaan tuloksia, tunnistetaan kehittämistarpeita ja -keinoja ryhmätöinä sekä kuullaan käytännön esimerkkejä laaturekisteritiedon hyödyntämisestä. Info tulevista päivistä löytyy THL:n tapahtumakalenterista. Tilaisuuteen voi osallistua etäyhteydellä ja se on maksuton. Osallistuminen on suositeltavaa kaikille diabeteksen parissa työskenteleville.
Alueellinen diabetestyöryhmä kokoontuu kerran kuussa, mukana toimijoita KYSin, Iisalmen, Varkauden ja Harjulan DM-poliklinikoilta.
Alueellinen perusterveydenhuollon laatuverkosto suunnittelee ja edistää toiminnan käytännön toteutusta paikallistasolla.
Kehittämiskohteet ja tavoitteet:
- Kullakin sotekeskusalueella (pohjoinen, keskinen, eteläinen) olisi tulevaisuudessa oma erityispätevyyskoulutettu diabetesosaaja
- Työikäisistä uusista tyypin 2 diabetekseen sairastuneista remissioon 50 %
- Työikäisistä diabetesta sairastavista (yli 2 v. sairastaneet) 80 %:lla HbA1c < 48 mmol/mol
- T2 diabetesta sairastavista 80 %:lla LDL on yksilöllisen hoitotavoitteen mukainen (alle 2,6 / 1,8 / 1,4)
- U-AlbKre on mitattu 24 kk sisällä 80 %:lla diabetesta sairastavista
Koulutukset PSHVA:lla
- Alueellinen diabetespäivä järjestetään vuosittain, ilmoittaudu OSS:n sisäisen koulutuskalenterin kautta
QR_koodit
Voit jakaa hoitoketjun osoitteen QR-koodina:
QR-koodi hoitoketjuun potilaalle:

QR-koodi hoitoketjuun ammattilaiselle:


